Schizofrenie is een ernstige psychiatrische aandoening die invloed heeft op hoe mensen denken, zich voelen en zich gedragen. Het is een ontwikkelingsstoornis van de hersenen die vaak zorgt voor het ontstaan van psychoses. Het suïciderisico is hoog (10%). Schizofrenie heeft bijna altijd een chronisch beloop en leidt tot persoonlijkheidsveranderingen.
Hoe vaak komt schizofrenie voor?
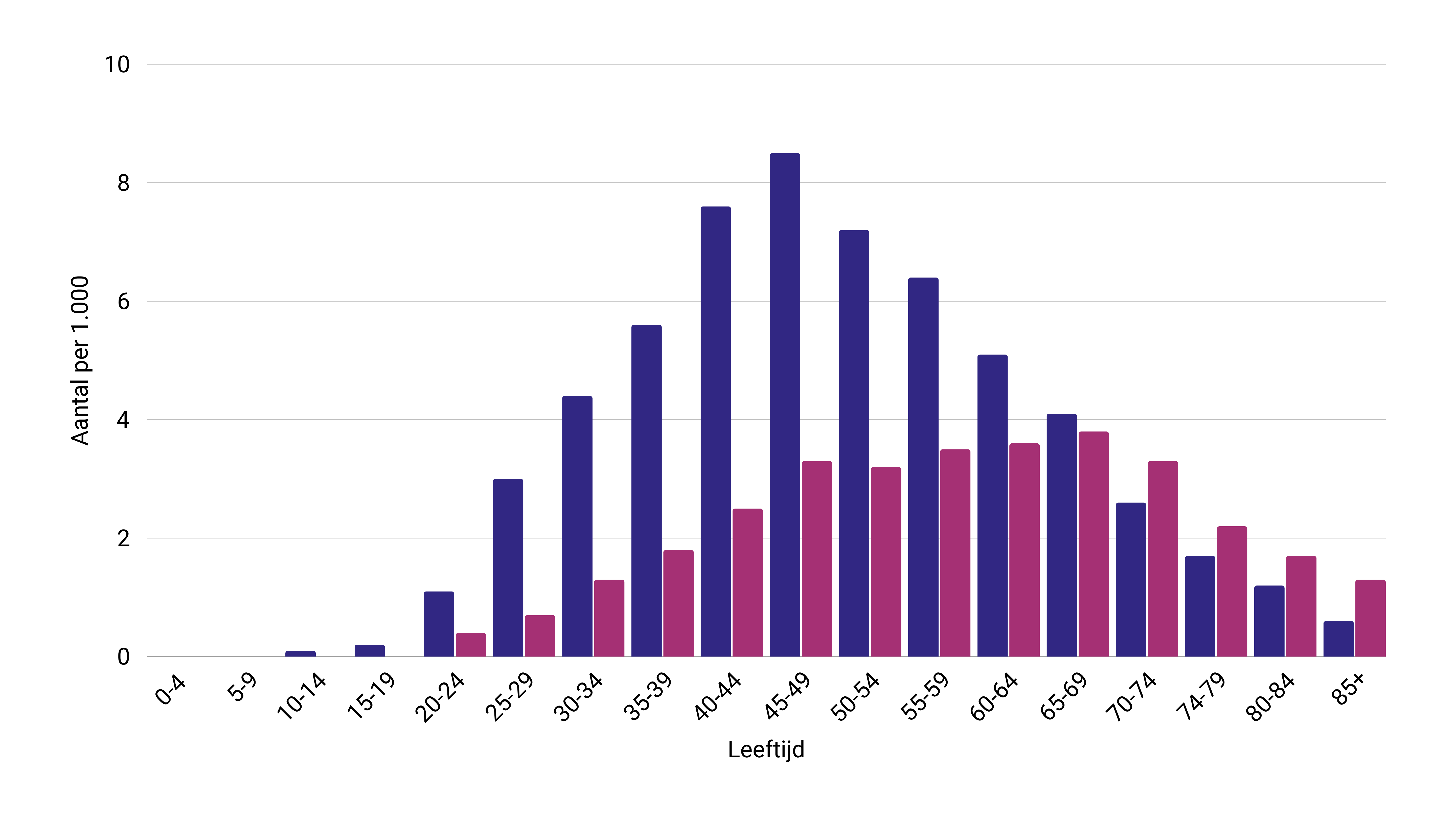
Schizofrenie komt voor bij 1% van de bevolking. In 2023 stonden naar schatting 50.000 mensen in Nederland bij de huisarts geregistreerd met schizofrenie. De eerste symptomen beginnen vaak in de puberteit, maar de aanleg is al aanwezig vóór de geboorte. Een aantal vrouwen krijgt de eerste diagnose rond de menopauze. De diagnose wordt het vaakst gesteld bij mannen tussen de 40 en 59 jaar. Schizofrenie komt vaker voor onder mannen dan onder vrouwen en heeft bij mannen een ernstiger verloop.
Wat zijn de symptomen van schizofrenie?
Schizofrenie is een psychische aandoening die wordt gekenmerkt door psychoses. Tijdens een psychose zijn mensen niet altijd in staat hun eigen gedachten en ideeën te onderscheiden van de werkelijkheid.
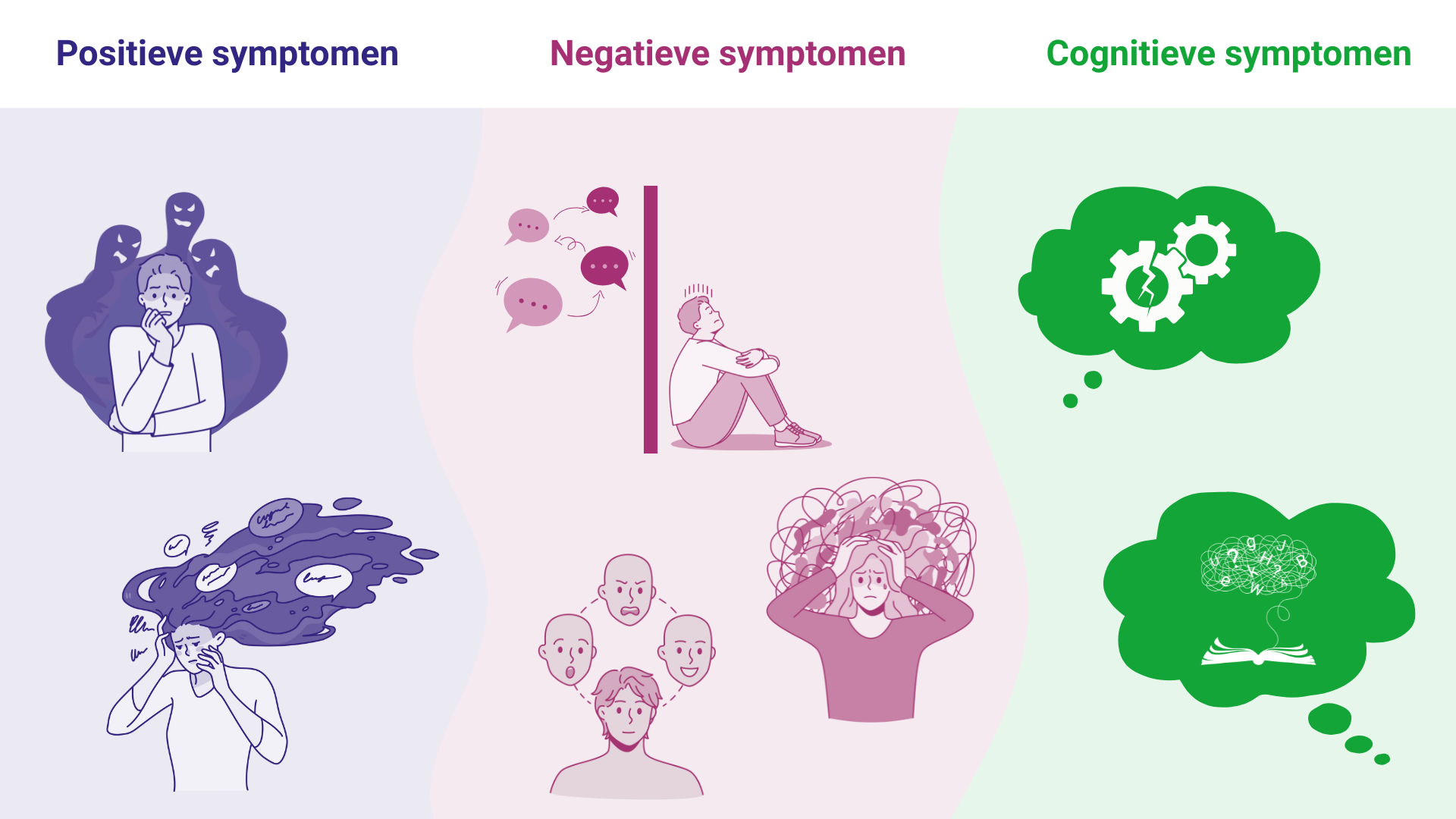
De symptomen van schizofrenie worden meestal ingedeeld in drie categorieën: positieve symptomen (extra ervaringen zoals hallucinaties en wanen), negatieve symptomen (een gebrek aan normaal gedrag, zoals emoties, motivatie of het organiseren van het dagelijks leven) en cognitieve symptomen (problemen met denken en geheugen).
Voorbeelden van positieve symptomen:
- Hallucinaties: het waarnemen van dingen die er niet zijn, zoals stemmen horen, beelden zien of geuren ruiken.
- Wanen: sterke overtuigingen hebben die niet overeenkomen met de werkelijkheid.
Voorbeelden van negatieve symptomen:
- Sociaal terugtrekken: zich afzonderen van anderen en minder deelnemen aan sociale activiteiten.
- Verminderde emotionele expressie.
- Depressieve klachten: gevoelens van somberheid en een lage zelfwaardering. Bij ongeveer 10% van de mensen komen suïcidale gedachten en pogingen tot zelfdoding voor.
Voorbeelden van cognitieve symptomen:
- Desorganisatie: het denkproces kan te snel, te langzaam of chaotisch verlopen, waardoor het moeilijk wordt om helder te denken en anderen goed te begrijpen. Hierbij kunnen ook spraakproblemen voorkomen.
- Problemen met leren, geheugen en concentratie.
Vaak werd bij schizofrenie ten onrechte gesproken van een ‘gespleten persoonlijkheid’. Deze term is echter beter van toepassing op een andere stoornis, de Meervoudige Persoonlijkheidsstoornis (MPS).
Hoe ontstaat schizofrenie?
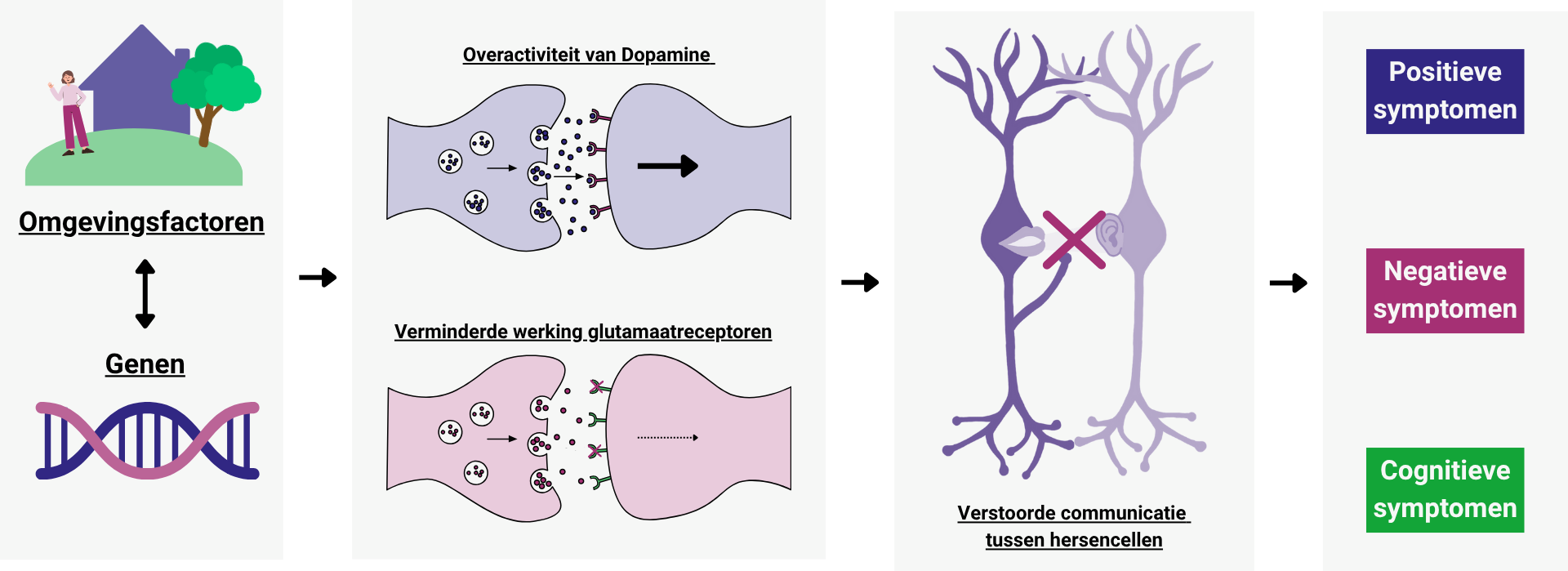
Schizofrenie ontstaat onder invloed van verschillende genetische factoren. Daarnaast zijn er omgevingsfactoren die het risico op deze aandoening verhogen.
Voorbeelden van omgevingsfactoren zijn onder andere:
- Sterke stress (zoals in oorlogssituaties)
- Blootstelling aan zware metalen
- Ijzertekort
- Infectieziektes (zoals toxoplasmose) en ondervoeding tijdens de zwangerschap
- Drugsmisbruik
Wat gebeurt er in de hersenen bij schizofrenie?
Schizofrenie wordt onder andere veroorzaakt door veranderingen in de balans van ‘boodschapperstofjes’ (neurotransmitters), zoals dopamine en glutamaat. Hierdoor werkt de communicatie tussen de cellen niet meer goed en ontstaat uiteindelijk schizofrenie.
Dopamine is een stof die zorgt voor beweging, motivatie en leren. Bij mensen met schizofrenie wordt er te veel dopamine aangemaakt of afgegeven in bepaalde hersengebieden. Dit gebeurt vooral in een gedeelte van het striatum (het associatieve striatum). Hierdoor vindt er overactivatie plaats van deze hersengebieden. De verhoogde afgifte van dopamine speelt vooral een belangrijke rol bij het ontstaan van de positieve symptomen van schizofrenie.
Glutamaat is een belangrijke stimulerende neurotransmitter die betrokken is bij cognitie, leren en geheugen. Bij mensen met schizofrenie zijn er afwijkingen gevonden in de werking van het glutamaatsysteem, bijvoorbeeld door een verminderde werking van de receptoren waaraan glutamaat bindt. Hierdoor vindt er een verstoring plaats van de communicatie tussen cellen die glutamaat gebruiken als boodschapperstof. Deze verminderde werking van glutamaat wordt in verband gebracht met de positieve, negatieve en cognitieve symptomen van schizofrenie.
Daarnaast spelen hormonen, zoals oestrogeen, ook een rol bij de ontwikkeling van schizofrenie. Daarnaast is recent ontdekt dat veranderingen in de gliacellen (ondersteunende zenuwcellen) kunnen bijdragen aan een verhoogde kans op zelfdoding. Tot slot gaat het chronische verloop van schizofrenie vaak gepaard met vergrote, met vocht gevulde hersenholtes (ventrikels) en een afname van het volume van de hersenwindingen.
Welke behandelingen bestaan er voor schizofrenie?
Meestal beginnen de eerste symptomen van schizofrenie, zoals het doormaken van een eerste psychotische episode, bij mensen tussen de zestien en dertig jaar. Vaak zoeken mensen in deze fase hulp bij de huisarts vanwege psychotische klachten. De huisarts kan dan zelf een behandeling starten of de patiënt doorverwijzen naar een psychiater.
Na een diagnose door de psychiater wordt er een behandelplan opgesteld, dat verschilt per persoon, afhankelijk van de klachten. Dit plan kan bestaan uit:
- Medicatie (zoals antipsychotica): Deze medicijnen helpen bij het onderdrukken van psychoses.
- Psychotherapie: Hierbij leren mensen om beter om te gaan met schizofrenie. Daarnaast leren ze het belang van medicijnen kennen en leren ze nieuwe psychoses te herkennen en voorkomen. Zo wordt het makkelijker om hun dagelijkse leven weer op te pakken.
Helaas herstellen weinig patiënten volledig na behandeling. De meesten houden last van matige of ernstige symptomen. Deze symptomen kunnen verergeren door stressvolle gebeurtenissen. Om effectievere behandelingen te ontwikkelen die mensen beter kunnen helpen, is het essentieel om meer onderzoek te doen naar de oorzaken en mechanismen van deze complexe aandoening.
Hoe ziet het leven van iemand met schizofrenie eruit?
Stichting Vrienden van het Herseninstituut brengt verhalen samen van mensen die op verschillende manieren betrokken zijn bij hersenonderzoek. Van toekomstige hersendonoren tot psychiaters, van onderzoekers tot nabestaanden, ze delen allemaal een missie: het begrijpen van de hersenen om het leven van mensen met een hersenaandoening te verbeteren. Lees hier het verhaal van Mirjam, toekomstig hersendonor. Ze leidt aan schizofrenie met randpsychoses, chronische angststoornis en complexe posttraumatische stressstoornis.
Hoe kunnen we meer van schizofrenie begrijpen?
Schizofrenie is een complexe aandoening. We weten nog steeds niet precies wat er in het brein gebeurt bij mensen met schizofrenie. Daarom is meer onderzoek hard nodig. Zo kunnen we mogelijke oorzaken achterhalen en de behandeling verbeteren.
Wil jij bijdragen aan onderzoek naar mentale aandoeningen, zoals schizofrenie? Word dan Hersenvriend en steun onderzoek met een donatie.
Ook menselijk hersenweefsel van donoren is van groot belang voor onderzoek naar psychiatrische ziekten. Wil je hieraan bijdragen? Kijk dan op de website van de Nederlandse Hersenbank voor meer informatie over hersendonatie.
Steun ons werk
De Stichting Vrienden van het Herseninstituut ondersteunt baanbrekend hersenonderzoek. U kunt ons daarbij helpen.
Steun ons werk